Tájékoztató a HPV szűrésről, HPV teszt vizsgálatról
Miért érdemes a HPV vizsgálatot nálunk elvégeztetni?
- Nőgyógyászatunk Magyarország legrégebben alapított magánklinikáján működik. Bemutatkozás
- Könnyen megközelíthető, központi elhelyezkedés.
- Telefonos előjegyzés a vizsgálatra.
- Rövid várakozási idő a vizsgálatra / műtétre.
- Gyors, pontos és hatékony műtétek.
- Személyes figyelem és gondoskodás a betegekről.
- A laboratóriumi vizsgálatot a legkorszerűbb eszközökkel végezzük.
- Pozitív eredmény esetén a további kezelést / műtétet is elvégezzük.
Orvosaink

A HPV kimutatása és tipizálása
A méhnyakrák
A méhnyakrák a két hámfelület - a méh és a méhnyak belső felületét borító hengerhám és a külső méhszájat és a hüvelyt borító laphám - találkozásánál (átmeneti zóna) kialakuló, rosszindulatú daganat.
Az alábbi képen jól látható, a két hámféleség találkozásánál az ún. átmeneti zóna, ahonnan a daganatfejlődés kiindul.
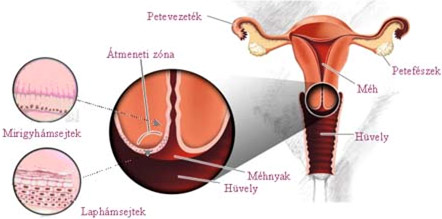
A méhnyakrák döntő többsége (99%) a laphámból indul ki, és csak az esetek csekély hányadában a hengerhámból. A betegség - amely elsősorban a 35-45 éves korú nőket sújtja - általában észrevétlenül alakul ki, tünetek már csak akkor jelentkeznek, amikor a betegség előrehaladott állapotában van.
A legújabb szakirodalmi adatok szerint a méhnyakrákos esetek 99,7 százalékában a Humán Papilloma Vírus és a méhnyakrák kapcsolatban áll egymással!
Mi okozza a méhnyakrákot?
Az onkogén (rákos elfajulást okozó) HPV típusok által okozott fertőzések idővel spontán módon, észlelhető tünetek nélkül eltűnnek a szervezetből, esetenként tartóssá válnak és méhnyakrák kialakulását okozhatják. Az onkogén típusok közül Európában a HPV 16-os és 18-as törzsek együttesen a méhnyakrákok 71,5%-ért felelősek. Ha a szervezetben nem mutatható ki a vírus, akkor a méhnyakrák kialakulására gyakorlatilag nincs esély. Fontos tudni azonban, hogy nem mindenkinél alakul ki a daganat, akinél a vírus jelen van, ami nagy szerencse, mert a HPV-vel szinte mindenki megfertőződik élete során: a teljes életidőre vetített kockázat meghaladja a 80%-ot. A nemi szerveken megjelenő (genitális) HPV fertőzés nagyon gyakori mind a nők, mind a férfiak körében.
Tartós HPV fertőzés - a méhnyakrák kialakulásának oka
A spontán nem gyógyuló, tartós HPV fertőzés azokat az egyéneket fenyegeti, akik nem képesek megfelelő immunválasszal reagálni a fertőzésre. A fertőzés tartóssá válása következtében a vírus bejuthat a gazdasejtbe és a sejt rákos átalakulását okozhatja. Az onkogén vírustörzs (főként a 16, 18, 45 és 31-es) következtében kialakuló kóros elváltozások azonban kis százalékban (10-30%) idővel még inkább tartós HPV fertőzéssé alakulnak át és ez a sejtek átalakulását, végül méhnyakrákot okozhat.
Az alábbi animációs film a HPV vírus szerepét mutatja be a méhnyakrák kialakulásában. A film rendkívül látványosan és érthetően ábrázolja az egész folyamatot.
A méhnyakrák tünetei
Mivel a méhnyakrák kialakulása 10-20 évig is eltarthat, sokáig tünetmentes, és leggyakrabban rákszűrő vizsgálatnál ismerik fel. A daganat kialakulását jelzi a rendszertelen vérezgetés. A vérzés jellemzően élénk piros színű, és gyakran jelentkezik nemi aktus kapcsán. Gyakori a sárgás és kellemetlen szagú hüvelyi folyás, mely olykor véresen festékezett, úgymond "húslészerű" is lehet. Ha a daganat a méhüreget elzárja, akkor erős alhasi fájdalmat okozhat a menstruációs váladék méhüregen belüli felgyűlése el is gennyedhet és szeptikus állapotot okozhat. A daganat növekedésével egyre gyakoribb a deréktáji fájdalom, fájdalmas közösülés, széklet- és vizeletürítés. Előrehaladott stádiumban a daganat betör a hólyagba és/vagy a végbélbe, ami a hüvely, a hólyag és a végbél közötti sipoly (fisztula) kialakulását eredményezi. A fentiek ismeretében a szűrés fontossága érthető, hiszen az idejében felismert kóros elváltozás életet menthet. A daganatképződést rendszerint korai, csak a hámra lokalizálódó elváltozások előzik meg, amelyek a nőgyógyászati rákszűrés során a citológiai vizsgálattal kimutathatók.
Humán Papillóma Vírus meghatározás (HPV tipizálás)
A nőgyógyászati alapvizsgálat során az orvos speciális eszközzel váladék mintát vesz a méhszáj felszínéről és a méhnyakból. A levált hámsejteket tartalmazó anyagot küldjük HPV tipizálási vizsgálatra.
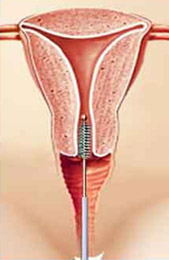
A vírusfertőzés nőgyógyászati rosszindulatú daganatok (méhnyakrák) kialakulásában hajlamosító tényezőként szerepel. Az emberi szervezetből a Humán Papillóma Vírusnak kb. 70 típusát sikerült kimutatni. Ezek közül nőgyógyászati szempontból a méhnyak fertőzéseiben szerepet játszó 14 típus fontossága emelhető ki. A HPV vírussal az egészségesnek mondott női populáció kb. 2-5%-ban fertőzött, ugyanakkor a méhnyakon citologiai eltérést, ill. kóros hámelváltozást mutató nőknél, valamint a méhnyak rákban szenvedő betegeknél már 90%-ban mutatható ki a HPV valamely típusa, ami a HPV méhnyak rák kialakulásában betöltött szerepére hívja fel a figyelmet. A méhnyak fertőzéseiben szerepet játszó 14 HPV típus közül 9 ún. magas onkogén kockázatú, ami annyit jelent, hogy viszonylag nagy gyakorisággal és valószínűséggel váltják ki a méhnyak rákos megbetegedését. Ezzel szemben az 5 alacsony kockázatú típusnál ilyen következménnyel nem kell számolnunk. Az eddigiekből következik, hogy minden olyan betegnél, ahol a méhnyakon citológiai eltérés, vagy kóros hámelváltozás észlelhető, szükségesnek tartjuk a HPV típus meghatározást, a megfelelő terápia megválasztásának érdekében, ugyanis más a teendő az alacsony, és más a magas rizikójú típusoknál.
Ha a vizsgálat eredménye alacsony kockázatú típust igazol, ez a beteg számára általában alacsony kockázatú állapotot is jelent. Nincs szükség sürgős kezelésre, műtéti beavatkozásra, már csak azért sem, mert gyakran megfigyelhető az elváltozások spontán gyógyulása. Ugyanakkor a betegség alakulását folyamatosan kontrollálni kell. Ezzel szemben a magas kockázatú típusok kimutatása esetén nem várakozhatunk, a tervezett beavatkozást minél hamarabb el kell végezni.
Összefoglalva: A HPV típus-meghatározás egyrészt segítséget nyújt a megfelelő terápia kiválasztásában, másrészt a citológiai és kolposzkópos vizsgálat mellett nagyon fontos kiegészítő diagnosztikus eljárás a méhnyak rák megelőzésében
